Cuidados Odontológicos pre-operatorios en pacientes adultos mayores con Cancer de Boca
Dra. Jéssica Gazel Bonilla
Universidad Federal, Curitiba, Brasil
RESUMEN:
El aumento de la esperanza de vida cono consecuencia ha traído un aumento en el número de personas mayores de 60 años, y las personas por encima de esta edad tienen un mayor riesgo de desarrollar cáncer. El cáncer oral es una enfermedad caracterizada por el crecimiento incontrolado de células anormales que presentan un comportamiento agresivo e incontrolable. El tratamiento dental antes de tratamiento del cáncer debe tener cono objetivo la eliminación de focos infecciosos activos, así cono la identificación y eliminación de los posibles factores de riesgo para la aparición de complicaciones cono mucositis oral y osteorradionecrosis. La evaluación dental debe hacerse con antelación al tratamiento. La gravedad de las complicaciones en pacientes con cáncer oral puede reducirse significativamente cuando empezamos una estrategia para mantener la higiene bucal. El tratamiento de los dientes con pronóstico dudoso, cono fracturas, lesiones de caries, comprometimiento periodontal o endodóntico, extracciones dentales y cirugías, se deben de realizar mínimo tres semanas antes de la radioterapia. La prevención consiste en la eliminación de la placa bacteriana, la aplicación tópica de flúor, indicar antisépticos, antifúngicos bucales, terapia física para la prevención de trismo y tratamientos para la prevención de la mucositis, cono el uso de hielo y láser de baja intensidad. La participación del odontogeriatra con conocimientos teóricos y prácticos en el tratamiento de pacientes adultos mayores con cáncer, puede reducir el riesgo de complicaciones orales y mejorar la calidad de vida de los pacientes. El objetivo de este artículo es describir la participación del odontólogo en la atención de pacientes de edad avanzada que son sometidos a radioterapia.
PALABRAS CLAVE: Complicaciones orales, cáncer de cabeza y cuello, radioterapia.
ABSTRACT
The increase in life expectancy as a result has brought an increase in the number of people aged over 60 years, with those above this age have a higher risk for developing cancer. The oral cancer is a disease characterized by uncontrolled growth of abnormal cells that exhibit aggressive behavior and uncontrollable. The dental treatment before the cancer should be as objective the removal of infected farms active, as well as the identification and removal of potential risk factors for the onset of complications such as oral mucositis and Osteoradionecrosis. The dental evaluation should be made in advance to treatment. The severity of complications in patients with oral cancer can be reduced significantly when we started a strategy for maintaining oral hygiene. The treatment of teeth with prognosis uncertain, as injuries or fractures of caries, periodontal or endodontic involvement, tooth extractions and surgeries to be performed at least three weeks before the start of radiotherapy. Prevention would be the removal of the biofilm, topical application of fluoride, an indication of antiseptics, antifungal oral cavity, an indication of physical therapy for prevention of trismus for prevention and treatment of mucositis, as the use of ice and low-intensity laser. The participation of dental specialist in geriatric with knowledge and skills in the treatment of elderly patients with cancer may reduce the risk of dental complications improving the quality of life of patients. The goal of this literature review is to describe the participation of dental surgeons in caring for elderly patients to be subjected to radiation.
KEY WORDS: Oral complications, cancer of head and neck, radiotherapy.
I INTRODUCCIÒN
El aumento en la expectativa de vida há traído como resultado un incremento en la cantidad de personas con edad superior a 60 anos, siendo que personas arriba de esta edad presentan mayor riesgo para desenvolver cancer.
El cancer (neoplasia o tumor maligno) es una enfermedad caracterizada por el crecimento descontrolado de células anormales. Estas células presentan un comportamiento agresivo e incontrolable, determinando la formación de tumores. Ellas invaden los tejidos y órganos, pudiendo diseminarse (metástase) para otras regiones del cuerpo (Chambers, Garden, Kies et al. 2004).
Las principales causas del cancer de boca son atribuídas a las influencias ambientales. Destacamos aqui, aquellas relacionadas a los hábitos personales y a la actividad profesional (Almeida, Vaccarezza, Cazal et al. 2004) siendo los fatores de riesgo mas frecuentes el tabaquismo y el alcoholismo.
Dentro de las conductas utilizadas para el tratamiento de cancer, la quimioterapia y la radioterapia son las responsables por inhibir el crecimento o destruir totalmente las células neoplásicas. No entanto, esas terapias no diferencian las células neoplásicas de las células normales que se proliferan rapidamente, como, por ejemplo, las mucosas de la boca o de la médula ósea. (Barry, 2005, Bonan, Lopes, Pires et al. 2006).
Con el avance de la tecnologia en el área médica, muchas conquistas han sido alcanzadas en el tratamiento de pacientes oncológicos, lo que implica directamente en el aumento de la taza de sobrevida de estos pacientes. La Resección quirúrgica e /o la radioterapia son los métodeos disponibles para el tratamiento de diversos tipos de tumores inclusive los de cabeza y cuello. Estos tumores son aquellos que comprometen labios, tejidos blandos y tejidos óseos de la cavidad bucal, orofaringe, glandulas salivares, cavidad nasal y senos paranasales. (Chambers, Garden, Kies et al. 2004, Barry, 2005).
Raramente el cancer bucal es identificado en su inicio, entonces cuando es identificado, de un 60 a 80%de estos, ya está en su fase avanzada, lo que reduce el chance de sobrevida. El carcinoma de células escamosas afecta el 90% de los casos, donde la mayor incidencia es en hombres arriba de 65 años. En Brasil, segun el INCA (instituto Nacional de Cancer), el cancer bucal ocurre con mayor frecuencia en los labios, provablemente debido al exceso de luz solar. (Barry, 2005).
En el examen bucal, que debe ser hecho por todos los profesionales em las áreas de la salud, es muy importante observar los siete signos o síntomas de alerta: edema, elevaciones o crecimentos, manchas blancas, ulceraciones, un dolor de garganta que no mejora, dormencia, dolor o sangramientos persistentes. (Andrews, Griffiths, 2002, Spetch, 2002, Huber, Terezhalmy, 2003, Almeida, Vaccarezza, Cazal et al. 2004).
El diagnóstico de las lesiones pré-cancerígenas es muy importante. Neville et al. (2003) define lesión pré-cancerígena (lesión con potencial de malignidad) siendo un tejido benigno, pero morfologicamente alterado y que posee mayor riesgo que el normal para la transformación maligna. Las principales lesiones encontradas son: leucoplasia, eritroplasia, líquen plano, quelitis actínica, nevo pigmentado y melanoma. También se observó que en personas adultas mayores los predominios de lesiones malignas ocurren en la mucosa bucal y en el paladar.
La radioterapia es un método local/regional, que busca destruir las células tumorales através de ejes de radiación ionizante, muy utilizado em tumores de cabeza y cuello (Hancock, Epstein, Sadler GR. 2003).
Los principales efectos adversos observados en pacientes sometidos a irradiación en la región de cabeza y cuello son mucositis, reducción del flujo salival, disgeusia, disfagia, odinofagia, mayor susceptibilidad a infecciones oportunistas bucales, trismus, fibrosis del tejido, osteorradionecrosis, lesiones de caries rampantes y la enfermedad periodontal (Jansma, Vissink, Spijkervet et al. 1992, Hancock, Epstein, Sadler, 2003, Barry,2005, Chang DT, Sandelw, Morris CG et al. 2007, Rubira, Devides, Úbeda et al. 2007).
El objetivo de esta revisión de literatura es describir los cuidados odontológicos pré-operatórios en pacientes adultos mayores con cancer de boca.
II REVISIÓN BIBLIOGRÁFICA
2. Cancer Bucal
El cancer bucal es una neolpasia maligna que se desenvuelve a partir de una célula que sufre una serie de alteraciones genéticas. Esas alteraciones influencian la diferenciación, el crescimiento y la muerte celular. La célula “defectuosa”, diferentemente de las otras, pasa a multiplicarse desordenadamente, transformandose en un cuerpo estraño al organismo (Almeida, Vaccarezza, Cazal et al. 2004).
Segun Mac COMB, 1967 el cancer bucal es una denominación que incluye varias localizaciones primarias del tumor, incluídas en los códigos C00 a C06 de la CID-O. Portanto, el estudio de la epidemiologia del cancer de la boca debe englobar, de manera conjunta, sus diferentes estruturas anatómicas, una vez que los tipos de cancer de lábio, cavidad oral (mucosa bucal, gingiva, paladar duro, lengua, piso de la boca) y orofaringe (úvula, paladar blando y base de la lengua) presentan los mismos factores de riesgo y, consecuentemente, son sujetos a las mismas acciones preventivas, además de la probabilidad de ocurrencia de tumores múltiples, sincrónicos o asincrónicos, y la expansión tumoral entre las partes contiguas de la boca. En la cavidad oral, excepto en las regiones del labio, con alta incidencia de tumores malignos, la lengua y el piso bucal son las localizaciones preferenciales de ocurrencia del cancer bucal.
De los tipos de cancer que ocurren en la boca, el 90% a 95% se refieren al carcinoma epidermóide, tambiém llamado de espinocelular o de células escamosas Este, generalmente, se caracteriza por el rompimiento del epitélio, con formación de una úlcera de consistencia y base dura, y raramente presenta consistência suave, que mas comunmente ocurre em las lesiones herpéticas y traumáticas, así como aftas. El carcinoma se exibe normalmente granuloso y grueso, con bordes elevados, circundando la lesión. Desde el punto de vista clínico, se puede clasificar las lesiones de la boca en ulceradas, nodulares y vegetativas. Las ulceradas se dividen en:
– Superficial, cuando se sitúan paralelamente al plano del epitélio;
– Infiltrante, cuando invaden los tejidos subjacentes;
– e Infiltrante destructiva, cuando, además de la infiltración, ocurre pérdida de tejido y la lesión se profundiza, constituyendose en una lesión endofítica.
Según RAPOPORT, KOWALSKI, 1989 las lesiones nodulares se caracterizan por ser recubiertas de mucosa normal y generalmente representan lesiones benignas o malignas de glandulas salivares menores. Ya las lesiones vegetantes se exteriorizan y, por eso, son denominadas exofíticas. La palpación cuidadosa de las áreas alrederor de la úlcera es muy importante para detectar endurecimiento que, por su vez, puede significar invasión de estruturas adyacentes, o sea, la propagación del tumor. Los carcinomas de la boca se diseminan através del drenaje linfático, de ahí la importancia, cuanto al examen físico, de inspecionar y palpar detenidamente esa región. El diagnóstico precoz del cancer de boca es bastante difícil por los siguientes motivos: además de ser asintomáticas y, portanto, desvalorizadas, las lesiones iniciales son raramente identificadas por la mayoria de los profesionales que examinan la boca.
2.1 Factores de riesgo:
El uso del tabaco, el consumo frecuente de bebidas alcohólicas y la exposición excesiva a la radiación solar. Algunos factores pueden contribuir para el desenvolvimiento den cancer bucal, como: la mala higiene bucal; dientes quebrados; prótesis removibles parciales o totales mal adaptadas, com consecuentes irritantes locales; dieta pobre en vitaminas A, C, E, y el HPV (vírus del papiloma humano). La identificación de los factores de riesgo debe basarse em el hecho de que la etiologia (causa) del câncer está intimamente relacionada con la acción de agentes cancerígenos químicos, físicos y biológicos. (Almeida, Vaccarezza, Cazal et al. 2004). Esta forma de câncer debe ser procurada en toda la populación, principalmente em los indivíduos que presentam una o mas de las características listadas en el cuadro 1.
Cuadro 1. Factores de riescgo para el desenvolvimiento del Cancer Bucal
|
Normalmente, cuando el paciente recibe el diagnóstico de cancer su atención se vuelve para la enfermedad, el tratamiento, sus implicaciones y su pronóstico, dejando de lado algunos cuidados básicos como la salud bucal, por ejemplo. La deficiencia en la higiene oral puede llevar a complicaciones tanto bucales cuanto de su estado general, por constituirse un medio de cultura para algunos tipos de bacterias, hongos y vírus, teniendo como consecuencia el aumento de la debilidad física, las repercusiones sistémicas, reducción en la calidad de vida y hasta en las interrupciones en el tratamiento anti-neoplásico (Barasch, Coke, 2000, Chambers, Garden, Kies et al. 2004, Chang, Sandow, Morris et al. 2007).
El cancer de labio y de la cavidad bucal en estadios iniciales (estadios I y II) son altamente curables con cirurgia o radioterapia, así como el tipo de tratamiento es dictado por los resultados cosméticos y funcionales de la transformación y de la disponibilidad de competencias específicas. La presencia de un margen positiva o una profundidad del tumor menor que 5 mm aumenta significativamente el riesgo de recidiva local, y sugiere que el tratamiento combinado a modalidad puede ser benéfica (Parkin, Pisani, Ferlay, 1993).
El cancer de labio y de la cavidad bucal en estadios avanzados (estadio III y IV) representa la grande escala de los desafios para los oncologistas con especialidad en radiación y al cirujano dentista. Con excepción de algunos pacientes con pequeñas lesiones T3 (Hormônio da tiróide) sin metástasis en los gânglios linfáticos regionales o distantes o que no tienen ganglios linfáticos mayores que 2 cm, y para quien el tratamiento con radioterapia o cirugia por si solo puede ser apropiado, la mayoria de los pacientes con tumores en estádio III o IV son candidatos al tratamiento co una combinación de cirugia y radioterapia. Además de eso, una vez que la recidiva local o metástasis distantes sean comunes en ese grupo de pacientes, ellos deben ser considerados para ensayos clínicos. Esas pruebas evaluaran el papel potencial de los modificadores de radioterapia o cirugia en combinación con quimioterapia o radioterapia. (Andrews, Griffiths, 2001, Almeida, Vaccarezza, Cazal et al. 2004).
2.2 COMPLICACIONES BUCALES:
Segun Spetch, 2002 las complicaiones orales pueden imitar ciertas enfermedades sistémicas, presentan algunos efectos secundarios orales, en el contexto específico de las estruturas orales anatómicas y sus funciones. La frequencia con que presenta complicaciones varia de acuerdo con la terapeutica oral para el cancer, estos son los porcentajes estimados:
- 10% relacionados a la quimioterapia asistente.
- 40% relacionados a la quimioterapia primaria.
- 80% relacionados con el transplante de células estaminales hematopoyéticas mielodepresoras.
- 100% relacionados a la radioterapia dirigida a las áreas da cabeza y cuello, que incluyen a la cavidad oral.
Las reacciones adversas a la radioterapia iran a depender del volume y del local irradiado, de la dosis total, del fraccionamiento, de la edad, de las condiciones clínicas del paciente y los tratamientos asociados. Una pequeña elevación em la dosis tumoral es suficiente para un aumento expresivo en la incidencia de complicaciones. Reacciones agudas ocurren durante el curso del tratamento y en general son reversibles. Complicaciones tardias son comumente irreversibles, resultando en incapacidad permanente y en um desmejoramiento de la calidad de vida, y varian en intensidad, siendo, en general, clasificadas en leves, moderadas y graves. Algunas de las reacciones adversas incluyen la mucositis, la candidosis, la disgeusia, la cáries por radiación, la xerostomia, la necrose de tejidos blandos y la osteorradionecrosis
2.2.1 Mucositis
La mucositis es definida como una irritación de la mucosa, pudiendo interferir em el curso de la radioterapia y alterar el control local del tumor y, consequentemente, la sobrevida del paciente. Se cree que la mucositis ocurre en cuatro fases (inflamatória/vascular, epitelial, ulcerativo-microbiológica y cicatrizadora). La escala mas utilizada para medir la mucositis bucal es aquella de la Organización Mundial de Salud (OMS), que clasifica la mucositis en cuatro grados. El grado 0 es aquel en el cual no existen signos o síntomas. Em el grado 1 la mucosa se presenta eritematosa y adolorida. El grado 2 es caracterizado por úlceras, y el paciente se alimenta normalmente. En el grado 3 el paciente presenta úlceras y solo consigue ingerir líquidos. Por último, en el grado 4 el paciente no consigue alimentarse. La mucositis es todavía mas acentuada cuando la quimioterapia es utilizada en asociación a la radioterapia em el tratamiento del câncer (Spetch, 2002, Ohrn, Wahlin , Sjoden, 2001).
(ANEXO 1. FIGURA 1)
2.2.2 Candidiasis
Infección de las membranas mucosas de la boca por hongos del gênero Candida. Es caracterizada por manchas bien definidas de pseudomembranas blanquecinas, cremoso que, cuando son removidas, dejan una base eritematosa subyacente. (Grotz, Genitsariotis, Vehling, Al-Nawas, 2003)
Los pacientes irradiados tienen mayor tendencia al desenvolvimiento de infecciones bucales causadas por hogos y bacterias. La candidiasis bucal es una infección común en pacientes sub tratamiento de neoplasias malignas de las vias aero digestivas superiores. El riesgo aumentado para la candidiasis bucal decorre provablemente de la caída del flujo salivar consecuente de la radioterapia (Hancock, Epsten, Sadler, 2003, Silverman, 2004). Clinicamente, la candidiasis puede ser vista tanto en la forma pseudomembranosa como en la forma eritematosa. Esta última puede ser de difícil diagnóstico, pudiendo ser confundida con la mucositis recorrente de la irradiación. Los pacientes relatam principalmente dolor e/ou sensación de quemazón (Ramirez-Amador, Silverman, Mayer, Tyler, Quivey, 1997).
(ANEXO 1, FIGURA 2)
2.2.3 Disgeusia
La disgeusia es la alteración o distorción del sentido del gusto y afecta a los pacientes a partir de la segunda o tercera semana de radioterapia, pudiendo durar varias semanas o meses. Ella ocurre ya que los botones gustativos son radiosensibles, causando degeneración de la arquitectura histológica normal de los mismos. El aumento de la viscosidad del flujo salivar y la alteración bioquímica de la saliva forman una barrera mecánica de saliva que dificulta el contacto físico entre la língua y los alimentos. (Ohrn, Wahlin, Sjoden, 2001, Spetch, 2001).
2.2.4 Caries por radiación
Mismo individuos que desde hace algún tiempo no presentaban actividad cariosa pueden desenvolver caries de radiación al ser sometidos a radioterapia. El principal factor para que tales lesiones se desenvuelvan es la diminuición em la cantidad de saliva, así como alteraciones cualitativas de la misma. Además de eso, la radiación ejerce un efecto directo sobre los dientes, tornandolos mas susceptíbles a la descalcificación (Epstein, Robertson, Emerton et AL, 2001).
(ANEXO 1, FIGURA 3)
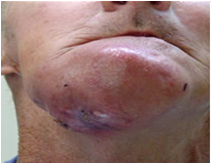
2.2.5 Osteorradionecrosis
La osteorradionecrosis (ORN) es laa necrosis isquémica del hueso decorrente de la radiación, siendo una de las mas serias consecuencias de la radioterapia, resultando en dolor así como posíbles perdidas sustanciales de la estructura ósea. En decorrencia de la terapia anti-cancer, las células óseas y la vascularización del tejido óseo pueden sufrir lesiones irreversíbles. La ORN puede ocurrir de forma espontânea o, mas comumente, después un trauma (normalmente extracciones dentárias). En un 95% de los casos la ORN está asociada a la necrosis del tecido blando y a la exposición ósea subsecuente. La mandíbula es mas afectada que la maxila y los pacientes dentados tienen mayor oportunidad de desenvolver la ORN. la exposición ósea espontanea ocurre aproximadamente un año despues de terminar la radioterapia y el riesgo para el desenvolvimento de la complicación permanece indefinidamente. La ORN puede resultar también en edema, supuración y fracturas patológicas, que pueden ocurrir en el 15% de los pacientes, siendo siempre acompañadas de dolor (Ramirez-Amador, Silverman,Mayer, Tyler, Quivey, 1997, Silverman,1999, Thorn , Hansen, Spetch, Bastholt, 2000).
La ORN es uno de los efectos tardios mas relacionados a la extracción dental realizada pós-radioterapia, razón principal para indicar este procedimento en todos los elementos dentales de prognóstico dudoso en el momento pré-radioterapia. Así como las otras complicaciones observadas, sean ellas inmediatas o tardias, la osteorradionecrosis es explicada por la hipocelularidad y hipovascularización ósea; la hipossalivación con redución de las células de defensa presentes en la saliva y la reducción aumentada del número de osteoblastos en relación a los osteoclastos (Thorn, Hansen, Specht et al. 2000, Reuther, Schuster, Mende, 2003, Chambers, Garden, Kies et al. 2004, Chang, Sandow, Morris et al. 2007).
(ANEXO 1, FIGURA 4)
2.2.6 Necrosis del tejido blando
Otra posible consecuencia de la radioterapia es la necrosis del tejido suave, que puede ser definida como una úlcera localizada en el tejido irradiado, sim presencia de neoplasia residual. La incidencia de la necrosis del tecjido suave está relacionada con la dosis, el tiempo y el volumen de la glándula irradiada, siendo que el riesgo es mayor cuando la braquiterapia es usada. Como las ulceraciones frecuentemente son vistas en el sitio primario del tumor, evaluaciones periódicas son necesarias hasta que la regresión de la necrosis haya sido excluida, descartando, asi, la possibilidad de recidiva. Además de eso, los tejidos suaves pueden sufrir fibrosis despues de la radioterapia, tornandose pálidos, delgados y sim flexibilidad. Cuando la fibrosis afecta los musculos de masticación (temporal, masetero y los músculos pterigóideos) puede ocurrir trismus. En casos mas graves, el trismus puede interferir en la alimentación y en los cuidados dentales (Silverman, 2004, Spetch, 2002,).
(ANEXO 1. FIGURA 5)
2.2.7 Xerostomia
La xerostomia, o “boca seca”, puede ser decorrente de ciertas enfermedades o ser una reacción adversa a algunos medicamentos. En algunas situaciones, existe una correlación entre el flujo salivar reduzido (hipossalivación) y la queja de xerostomia. Los pacientes con xerostomia se quejan de desconforto bucal, perdida del paladar, dificultad en el habla y la deglución. La saliva sufre, también, alteraciones cualitativas decorrentes de la radioterapia con diminuición de la actividad de las amilasas, capacidad tampón y pH, con consecuente acidificación. De esta forma, los indivíduos que fueron irradiados son mas susceptíbles a la enfermedad periodontal, caries rampantes e infecciones bucales fúngicas y bacterianas (Silverman, 2004, Johnstone, Peng, Byron, Inouye, Niemtzow, 2001).
El tratamiento de la xerostomia puede ser hecho por medio del uso de estimulantes mecánicos-gustatórios, substitutos de saliva o agentes sistémicos. Métodos alternativos, como la acupuntura, también ya fueron citados como forma de tratamiento de la xerostomia. Estimulantes y substitutos de saliva generalmente disminuyen apenas la xerostomia, sin alterar el flujo salivar. Los agentes sistémicos además de disminuiry la xerostomia, diminuem también los problemas bucales asociados con la hipofunción de las glándulas salivares, através de la elevación del flujo salivar. De esta forma, el tratamiento de la xerostomia asociada a la radioterapia debe ser por medio del uso de agentes sistémicos, siendo que la pilocarpina es el mas estudiado. (Epstein, 2001, Beck, 1990, Sonis, 2001, De Pauw, Donnelly, 2000, Jham, Françca, Reis, Santos, Kowalski, Freire, 2006).
2.3 Abordaje odontológico prévio al tratamiento de cancer em el adulto mayor.
Es consenso en la literatura que pacientes que seran sometidos a radioterapia en la región de cabeza y cuello deben ser sometidos a tratamiento odontológico prévio (Quadro 2 e 3). Segun Hancock et al. (2003) e Chang et al. (2007), los principales objetivos de este abordaje odontológico es la remoción de focos infecciosos activos, la identificación y la remoción de posibles factores de riesgo, las complicaciones orales durante el tratamiento como por ejemplo, dientes con infecciones endodonticas e/ou periodontales que puedan exacerbar.
Cuadro 2. Evaluación del paciente pré-tratamiento oncológico
|
Fuente: Adaptado de Jansma, Vissink, Spijkervet et al. 1992.
Cuadro 3. Atendimiento odontológico pré-radioterapia.
| EVALUACIÓN | TRATAMENTO |
| Consulta Inicial | Examen clínico y radiográfico completo |
| Dientes | Presencia de caries, cálculo y vitalidad dental |
| Periodonto | Evaluación del periodonto, presencia de sangramiento gingival, profundidad de bolsas. |
| Prótesis | Tipo, higienización de las mismas y salud de la mucosa de apoyo. |
| Apertura de la boca | Evaluar si hay restrición de apertura, dolor o desvio. |
| Examen radiográfico | Radiografia panorámica y radiografias periapicales a fin de evaluar presencia de lesiones periapicales, extensión de enfermedad periodontal, presencia de raízes residuales. |
Fonte: Adaptado de Jansma, Vissink, Spijkervet et al. 1992.
La eliminación de las enfermedades orales y de la introdución de protocolos de higiene bucal destinados a mantener una buena salud oral debe hacer parte de la evaluación del paciente y de su atención antes de la radioterapia. Durante el tratamiento y despues de el, en las necesidades específicas del paciente se debe dictar de modo como ellos deben lidiar con la situación, la especificidad de radioterapia y de la presencia de complicaciones crónicas provocadas por la radioterapia. Es importante, hacer una constante evaluación oral y de las complicaciones para los cuidados, ya que la radiación de los tejidos orales generalmente coloca al paciente en riesgo de desenvolver complicaciones orales por el resto de su vida. Además de eso, los procesos orales invasores adicionales pueden causar secuelas. Los cuidados dentales normalmente exigidos cambiaran debido a los daños crónicos básicos inducidos por la radiación de los tejidos (Jansma, Vissink, Spijkervet et al. 1992).
Un protocolo de atendimento pré-radioterápico fue expuesto por Jansma et al. (1992) con el objetivo de padronizar y orientar profesionales de la área en el abordaje a pacientes oncológicos (Quadro 4). Trabajos mas recientes encontrados en la literatura presentam basicamente el mesmo protocolo, con pocas diferencias entre eles.
Cuadro 4. Cuidados preventivos utilizados en pacientes adultos mayores que seran sometidos a radioterapia de cabeza y cuello.
|
Fuente: Adaptado de Jansma, Vissink, Spijkervet et al. 1992.
Es importante tambiesn mantener una buena salud oral durante la radioterapia y el acompañamiento odontológico para el tratamiento dental de manutención. Los pacientes deben ser cuidadosamente evaluados para determinar el tipo de cancer, las terapias, los tipos de tratamiento, asi como el estado actual del cancer y los efectos secundarios mesdicos y maxilo- facial al largo período de terapia de cancer.
Cuadro 5. Tratamiento de los efectos secundarios de la radioterapia de cabeza y cuello en adultos mayores.
| Efecto secundario | Tratamiento |
| Candidiasis
| Use agentes antifúngicos como la nistatina, comprimidos de clotrimazol o pomada de nistatina al portador de prótesis dentales |
| Xerostomia
| Água o líquidos libre de azúcar, vários substitutos de saliva, pedazos de hielo, o estimulantes salivares (pilocarpina)
|
| Mucositis | Evitar alimentos altamente condimentados, evitar trauma en la mucosa, utilizar cepillo dental suave, mantener una buena higiene oral. Tratamiento paliativo: sal, bicarbonatos, enjuages con lidocaína 2% o clorexidina.
|
| Caries de Radiación | Usar flúor diariamente. |
| Trismus: | Durante y despues la radioterapia debe ser hecha l a terapia de ejercícios para prevenir o melhorar el movimento. |
Fuente: Adaptado de Beck, 1990.
DISCUSIÓN
La gravedad de las complicaciones en enfermos con cancer oral puede ser reducido significativamente cuanto antes del tratamiento es iniciada una estratesgia para estabilizar la higiene bucal (Epstein, 1990, Beck, 1990). Las principales medidas preventivas, tales como el consumo nutritivo adecuado, higiene bucal eficaz, detección precoz de lesiones orales, son importantes intervenciones presvias al tratamiento.
La participación de un equipo dental con experiencia en cancer oral puede reduzir el riesgo de complicaciones oral atravess del análisis del enfermo o atravess de la consulta directa local con un dentista. La evaluación deberá ser efectuada lo antes posible del tratamiento (Schubert, Peterson, Lloid, 1999). Esta revisión permite que el dentista determine la condición de la cavidad oral antes de iniciar la terapia y realizar las intervenciones necesarias para intentar reduzir las complicaciones durante la terapia oral. Idealmente, este examen es completado por lo menos um mes antes del tratamiento del cancer para permitir una buena cura de cualquier procedimento odontológico, cuando fuera necesario. Debera iniciar un programa de higiene oral y garantir la continuidad de que el paciente la siga al pie de la letra.
Los enfermos deben recibir una evaluación oral completa, varias semanas antes de las altas dosis de radiación. Este plazo prevee un intervalo adecuado para la cura de los tejidos orales si fuera necesario com procedimentos invasivos, incluyendo extraciones dentales, raspado, pulimiento dental y terapia endodontica. La meta de esta evaluación es identificar dientes con riesgo significativo de infección, la roptura que finalmente necesitarian tratamiento dental agresivo o invasor durante y despues de la radiación, ya que aumenta el riesgo de necrosis de tejidos blandos y osteorradionecrosis. La posibilidad de que estas lesiones ocurran despues de la radiación aumenta durante la vida del paciente al tiempo que crece el riesgo de enfermedad dental significativa. Dado que la xerostomia es uma complicación anticipada, es especialmente importante que se identifiquen estrategias para la atención odontológica previa a la radiación a fin de reducir permanentemente el impacto de las complicaciones de la xerostomia grave y del deterioro por la misma. (Murad, Katz, 1996).
Bonan et al (2006) expone que lo ideal seria el empleo de un abordaje odontológico conservador asi como en pacientes sanos, sin embargo, en estos pacientes muchas veces eso no será posíble pues es necesario realizar la adecuación del medio bucal, eliminando no solo los focos de infección activos como también aquellos que pueden exacerbar con el início de la radioterapia.
La mayoria de los trabajos muestra que la exodoncia realizada antes del inicio de la radioterapia, o sea, antes de la estrutura ósea sufrer todos los efectos de este tratamiento, previene la ocurrencia de la osteorradionecrosis, entre otras ventajas (Reuther, Schuster, Mendel et al. 2003, Rubira, Devides, Úbeda et al. 2007). Poresm Chang et al. (2007) e Bonan et al. (2006) mostraron en sus trabajos que la exodoncia realizada previamente a la radioterapia no previene la ocurrencia de la osteorradionecrosis mismo que este procedimento haya sido realizado cerca de tres semanas antes del início del tratamiento como el recomendado en la literatura.
Informaciones sobre el tipo de neoplasia, el estádio de la enfermedad, su prognóstico y el tipo de tratamiento a ser utilizado, deben ser obtenidos para direcionar el plano de tratamiento odontológico a ser seguido, visto que en casos de prognóstico ruim del tumor con terapia apenas paliativa, los cuidados odontológicos a que seran aplicados seguiran el mismo criterio a fin de reducir la sintomatologia dolorosa y dar conforto al paciente (Barasch, Coke, 2000, Huber, Terezhalmy, 2003, Hancock).
En general, los dientes que son afectados periodontalmente, dientes cariados, con envolvimiento de la furca avanzado, con bolsas periodontales superior a 6 mm e/ou dientes con patologia periapical que no son buenos candidatos para endodoncia debem ser removidos. Exodoncias y cualquier otro tipo de cirurgia antes de la radiación deben ser realizados con suficiente antecedencia para permitir la cicatrización del tejido, que puede demorar de 14 a 21 dias y debe ser coordinado con el oncologista para evitar atrasos en la radioterapia (Barasch, Coke, 2000).
Se deven evaluar anormalidades del tejido como: placa, cálculo, caries, movilidad, restauraciones defectuosas, facturas, tomar radiografias (panorámica) y examinar perdida de hueso, caries dentales, extremidad de la raiz dental, los impactos, cálculo, radiolucencias periapical / de la bifurcación.
La radioterapia ha sido ampliamente utilizada en el tratamiento de las lesiones malignas de la cabeza y cuello, co mejora de la sobrevida de los pacientes. Entretanto, esta forma de terapia todavia está asociada a diversas reaciones adversas, que afectan de forma significativa la calidad de vida de los pacientes, pudiendo afectar inclusive el andamiento del tratamiento. Llevando en cuenta que las tazas de incidencia del cancer de cabeza y cuello provablemente van manterse con las mismas de las últimas décadas, es de suma importancia que profesionales del área de salud esten familiarizados con las complicaciones que pueden venir del tratamiento antineoplásico. El tratamiento multidisciplinar, incluyendo el equipo médico, el cirujano-dentista, el fonoaudiólogo, el nutricionista y el psicólogo es la mejor alternativa para minimizar el mismo y prevenir tales complicaciones (Huber, Terezhalmy, 2003)
Entre los principios para el tratamiento odontológico antes del inicio de la terapia estan los de remover o estabilizar la enfermedad bucal y minimizar los locales de infección sistémica durante y despues de la terapia (Bonan, Lopes, Pires et aL, 2006). Los pacientes pueden ser vistos por su dentista antes de la terapia, y volver a el para atendimiento odontológico de rutina continua. Mientras tanto, los dentistas también pueden ver en su su práctica, nuevos pacientes que fueron tratados por cancer. Las metas de gestión, para ambos casos, segundo Hancock, Epsten e Sadler (2003), e Bonan et al. (2006) son los siguientes:
1- Mantener una buena salud oral para el tratamiento dental de manutención.
2- Identificar y manejar las características oro-faciales específicas de paciente diagnosticado con cancer. los efectos secundarios a largo plazo posible seran mas pronunciados para los pacientes que recibiran radioterapia para cabeza y cuello, como xerostomia e hipossalivación, incidencia de caries dentales, osteorradionecrosis, disgeusia, trismus e infecciones fungicidas crónicas. Los pacientes que se presentam despues de la radioterapia, deben ser evaluados de cerca para analizar las cáries de radiación, lo que es comumente encontrado em el interior de la porción cervical e incisal del dente. De acuerdo con la higiene bucal y el uso de flúor debe ser acompañada de cerca y ser adecuada con base en recomendaciones hechas en las deficiencias. Las visitas frecuentes son especialmente importantes para idetificar precozmente lesiones cariosas.
3. CONSIDERACIONES FINALES
El manejo odontológico antes y durante la terapia del cancer presenta muchos desafios para el dentista. La terapia del cancer bucal tiene muchas complicaciones a corto y largo plazo, lo que podrá implicar la modificación de la estrategia de manejo odontológico.
La evaluación odontológica antes de la terapia consiste en un buen examen clínico y radiográfico, porque fornecen informaciones que pueden ser útelis para prevenir efectos secundários al tratamiento y visualizar posibles complicaciones durante la terapia.
En corto plazo la mayoria de las infecciones, tales como caries, enfermedad periodontal e infección de terceros molares son generalmente de origen bacteriana, eliminación de focos de infección de la cavidad oral es una estrategia dominante para impedir nuevas infecciones o la exacerbación de infecciones crónicas existentes. Idealmente, todos los enfermos deben estar en perfecto estado de salud dental antes de la terapia para reduzir tumores.
A largo plazo, la radioterapia en cabeza y cuello aumenta el riesgo de caries dentales debido a la xerostomia y diminuye la capacidad de cicatrización (especialmente en el hueso). La eliminación de restauraciones defectuosas y de enfermedades periodontales, bien como la extración de dientes con prognóstico questionable es uma importante estrategia preventiva para evitar futuras exodoncias y evitar la osteorradionecrosis.
La evaluación previa al tratamiento con cancer exige un profundo conocimento del diagnóstico y estadio del cancer, para saber incluir una perspectiva de los sistemas, actuales medicamentos, alergia, drogas y antecedeentes familiares y sociales, además de un completo examen oral. La comunicación con el oncologo del paciente en relación a la anterior y actual terapia de cancer, ayuda al odontologo para elaborar el mejor plano del tratamiento odontológico y asi contribuir con una mejor calidad de vida para los pacientes.
RECOMENDACIONES PARA TRABAJOS FUTUROS
Los cirujanos dentistas trabajan sobre diferentes condiciones cuanto a los recursos disponibles, su capacitación profesional y organización del sistema de salud.
Así, las acciones de estos profesionales deben ser hechas, en los diferentes niveles hierarquizados, posibilitando la integración y racionalización de los servicios, tornandolos capazes de atender con mas eficiencia y presteza.
Se observa la necesidad de la formación especializada en la promoción de la salud, para fornecer informaciones generales sobre hábitos saludables para la vida, y dar atendimiento multidisciplinar, viando la prevención de las lesiones con potencial de malignidad y de cancer
Sugerimos establecer trabajos de campos, reuniones educativas (palestras, grupos de reflexión, muestra de vídeos, etc.) sobre el cancer, viando la mobilización y conscientización para el auto-cuidado, la importancia de la prevención y del diagnóstico precoz del cancer de boca, la quiebra de los preconceptos y la diminuición del miedo a la enfermedad.
Elaboración de trabajos científicos y cursos sobre el tratamiento del paciente con cancer bucal, teniendo como objetivo principal el abordaje pres-radioterapia y post-radioterapia.
4.0 REFERENCIAS BIBLIGRAFICAS:
1. Almeida FCS, Vaccarezza GF, Cazal C et al. Evaluación odontológica de pacientes com cancer de boca pres e pós tratamiento oncológico – Uma Proposta de Protocolo. Pesq Bras Odontop Clin Integr 2004; 4(1), 25-31.
2. Amerongen AVN, Veerman ECI. Current therapies for xerostomia and salivary gland hypofunction associated with cancer therapies. Supp Care Cancer 2003; 11:226-31.
3. Andrews N, Griffiths C. Dental complications of head and neck radiotherapy: part 2. Australian Dental Journal 2001; 46(3), 174-182.
4. Barasch A, Coke JM. Cancer therapeutics: an update on its effects on oral health. Periodontology 2000; 44, 44–54.
5. Barry, JM. The dentist’s role in managing oral complications of cancer therapies. Dentistry today 2005: 24 (8), 58-61.
6. Beck SL: Prevention and management of oral complications in the cancer patient. In: Hubbard SM, Greene PE, Knobf MT, eds.: Current Issues in Cancer Nursing Practice. Philadelphia, Pa: J.B. Lippincott Company, 1990, pp 27-38.
7. Bonan PRF, Lopes MA, Pires FR et al. Dental management of low socioeconomic level patients before radiotherapy of the head and neck with special emphasis on the prevention of osteoradionecrosis. J Dent Braz 2006; 17(4), 336-42.
8. Chambers MS, Garden AS, Kies MS et al. Radiation-induced xerostomia in patients with head and neck cancer: pathogenesis, impact on quality of life, and management. Head & Neck 2004; 26, 796-807.
9. Chang DT, Sandow PR, Morris CG et al. Do pre-irradiation dental extractions reduce the risk of osteoradionecrosis of the mandible? Head & Neck 2007; 29 528–36. .
10. De Pauw BE, Donnelly JP: Infections in the immunocompromised host: general principles. In: Mandell GL, Bennett JE, Dolin R, eds.: Mandell, Douglas, and Bennett’s Principles and Practices of Infectious Diseases. 5th ed. Philadelphia, Pa: Churchill Livingstone, 2000, pp 3079-90.
11. Epstein JB, Robertson M, Emerton S et al. Quality of life and oral function in patients treated with radiation therapy for head and neck cancer. Head & Neck 2001; 23, 389–98.
12. Grotz KA, Genitsariotis S, Vehling D, Al-Nawas B. Long term oral Candida colonization, mucositis and salivary function after head and neck radiotherapy. Supp Care Cancer 2003; 11:717-21.
13. Hancock PJ, Epstein JB, Sadler GR. Oral and dental management related to radiation therapy for head and neck cancer. J Can Dent Assoc 2003; 69(9), 585–90.
14. Huber MA, Terezhalmy GT. The head and neck radiation oncology patient. Quintessence Internacional 2003; 34(9), 693-717.
15. Jansma J, Vissink A, Spijkervet FKL et al. Protocol for the prevention and treatment or oral sequelae resulting from head and neck radiation therapy. Cancer 1992; 70(8), 2171-80.
16. Jham BC, Françca EC, Reis RR, Santos VR, Kowalski LP, Freire ARS. Candida oral colonization and infection in Brazilian patients undergoing radiotherapy in the head and neck: a pilot study. Oral Surg Oral Med Oral Pathol Oral Radiol Endodontol. in press, 2006.
17. Johnstone PAS, Peng P, Byron CM, Inouye WS, Niemtzow RC. Acupunture for pilocarpine-resistant xerostomia following radiotherapy for head and neck malignancies. Int J Radiat Oncol Biol Phys 2001; 50:353-7.
18. Kielbassa AM, Hinkelbein W., Hellwig E. et al. Radiation-related damage to dentition. Lancet Oncol 2006; 7, 326?35.
19. Lye KW, Wee J, Gao F et al. The effect of prior radiation therapy for treatment of nasopharyngeal cancer on wound healing following extractions: incidence of complications and risk factors. Int. J. Oral Maxillofac. Surg 2007; 36, 315–320.
20. MacConmb WS, Fletcher GH, Healeys JE, JR. Intra-oral cavity. In: MacCOMB WS, FLETCHER GH (eds.). Cancer of the Head and Neck. Baltimore, Williams & Wilkins, 1967, pp: 89-151.
20. Mucke R, Kaben U, Libera T, Knauerhase H, Ziegler PG, Hamann D, Strietzel M. Fluconazole prophylaxis in patients with head and neck tumours undergoing radiation and radiochemotherapy. Mycoses 1998; 41:421-3.
21. Neville et al. (2003) Oral Premalignant Lesions: Management Considerations Oral and Maxillofacial Surgery Clinics of North America, Volume 18, Issue 4, Pages 425-433
22. Ohrn KEO, Wahlin Y, Sjoden P. Oral status during radiotherapy and chemotherapy: a descriptive study of patient experiences and the occurrence of oral complications. Supp Care Cancer 2001; 9:247-57.
23. Parkin DM, Pisani P, Ferlay J. Estimates of worldwide incidence of eighteen major cancers in 1985. Int J Cancer 1993;54:594-606.
24. Pico JL, Avila-Gavarito A, Naccache P. Mucositis: its occurence, consequences and treatment in the oncology setting. Oncol Phys Educ 1998; 3:446-51.
25. Pindborg, JJ. Neoplasias in PINDBORG, JJ. Atlas das Enfermedads da Mucosa Oral. Editorial Mesdica Pan-americana, p.70-116, 1981, São Paulo.
26. Ramirez-Amador V, Silverman S Jr., Mayer P, Tyler M, Quivey J. Candidal colonization and oral candidiasis in patients undergoing oral and pharyngeal radiation therapy. Oral Surg Oral Med Oral Pathol Radiol Endod 1997; 84: 149-53.
27. Rapoport, A Kpwalski, LP. O diagnóstico clínico em cabeza e cuello. In: BRANDÃO, LG & FERRAZ, AR. Cirurgia de cabeza e cuello. Livraria Roca Ltda., vol. I, cap. 2: p.5-9, 1989
28. Redding SW, Zellars RC, Kirkpatrick WR, Mcatee RK, Caceres MA, Fothergill AW, et al. Epidemiology of Oropharyngeal Candida colonization and infection in patients receiving radiation for head and neck cancer. J Clin Microbiol 1999; 37: 3896-900.
29. Reuther T, Schuster T, Mende U et al. Osteoradionecrosis of the jaws as a side effect of radiotherapy of head and neck tumour patients-a report of a thirty year retrospective review. Int. J. Oral Maxillofac Surg 2003; 32, 289–95.
30. Rubira CMF, Devides NJ, Úbeda LT et al. Evaluation of some oral postradiotherapy sequelae in patients treated for head andneck tumors. Braz Oral Res 2007; 21(3), 272-7.
31. Santos PSS, Scramin RCW. In: Odontologia – Resultados e Integración. Complicaciones Bucais da Radioterapia e Quimioterapia. Ed. Artes Mesdicas 2008; 01-12.
32. Schubert MM, Peterson DE, Lloid ME: Oral complications. In: Thomas ED, Blume KG, Forman SJ, eds.: Hematopoietic Cell Transplantation. 2nd ed. Malden, Mass: Blackwell Science Inc, 1999, pp 751-63.
33. Silverman, S.Jr. Oral cancer. Complications of therapy. Oral Surg Oral Med Oral Pathol Oral Radiol Endond 2004; 88: 122-6.
34. Shah, JP, Liditt, WM. Tumors of the oral cavity in THAWLEY, SE; PANJE, WR; BATSAKIS, JG; LINDBERG, RD. Comprehensive management of head and neck tumors. W.B. Saunders, 2ª ed., Philadelphia, vol. I, cap. 34, p.686- 694, 1999.
35. Springer IN, Niehoff P, Patrick H et al. Radiation caries – radiogenic destruction of dental collagen. Oral Oncology 2005; 41, 723–28.
36. Spetch L. Oral complications in the head and neck irradiated patient. Introduction and scope of the problem. Supp Care Dent 2002; 10:36-9.
37. Sonis ST, Peterson DE, McGuire DB, eds.: Mucosal injury in cancer patients: new strategies for research and treatment. J Natl Cancer Inst Monogr (29): 1-54, 2001.
38. Thorn JJ, Hansen HS, Specht L et al. Osteoradionecrosis of the jaws: clinical characteristics and relation to the field of irradiation. J Oral Maxillo-facial Surg 2000; 58, 1088-93.
.
IV ANEXOS 1
Figura 1: Mucositis
Fuente: www.kepivance.com/oral_mucositis/etiology.jsp
Figura 2: Candidiasis
Fuente: www.dentalreview.com.br/nova/noticias.php?new…
Figura 3: Caries de Radiación
Fuente: www.cendro.com.br/servicos.php
Figura 4: Osteorradionecrosis
Fuente: www.odontologia.com.br/diagnostico.asp?regid=38
Figura 5: Necrosis del Tejido Suave
Fuente: www.scielo.br/scielo.php?script=sci_arttext..
.
?